vol.9 今をほどき、あなたらしい生き方を語る。その歩みに寄り添う
結(ゆい)のカルテ
〜患者さんの想いをつなぎ、医療者と共に決める医療へ〜
私の幼い時の鮮烈な記憶です。いつもの診療所(あまり行きたくないですが。。)ではいつも先生が高級そうな万年筆(小学生には高級としか見えなかった)で、見たことない文字(後でドイツ語とわかる)でカルテを書いていました。子供心に“先生、なんて書いてあるの”と尋ねると、先生は“風邪の症状を書いているんだよ。そして、君のこともね(注射が大嫌い。りんごが大好き)”と。どうしても注射をしないといけない時には決まってりんごか果物をご褒美にくれた記憶があります。
今思えば、これがまさしく“結のカルテ”患者の気持ちを医療者と共有して治療をしていくことだったのではないかと思います。
カルテは、患者さんの症状、診療内容、治療経過、処方内容等を記録したもので、医師法で医師に記載・保存の義務があります。でも、時々思うのですが、カルテは患者本人のためのものではないかなあと自分が今どのような状態なのかを知ってこそ自分の病気を知り、改善していこうと思うのではないかあと思います。
先生方は忙しくて、患者さんと向き合って対話をする時間はないのかもしれない。
“病気を診るより私を見て”
そんな声を医療者に届けたい。
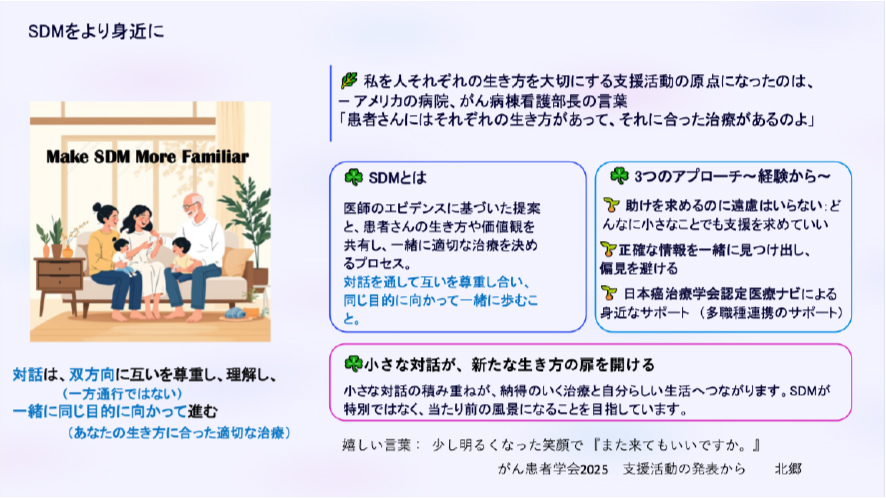
vol.8 Make SDM More Familiar 〜SDMをより身近にするためのアプローチ〜
SDMをより身近にできるように、私なりに3つのことを患者さんにお話ししています。
1)誰でも辛い時には助けを求めていいという援助希求力をお話しします。どんなに小さなことでも構いません。「ひとりで抱え込まないで話してほしい」という姿勢を示すようにしています。
マキャベリの言葉に「やらなくて後悔するより、やって後悔したほうがいい」という意味のものがありますが、まずは一歩踏み出して、声を上げることが大切だと。
2)1人で悩まず、正しい情報を一緒に探しましょうとお話しします。最初に見聞きした情報に無意識に影響される「アンカリング効果」や、自分に都合の良い情報ばかり集めてしまう「我田引水」のような心理状態に陥りがちなのだということをわかってもらうようにしています。
3)相談できる場所は皆さんの身近にたくさんあることをお話しします。
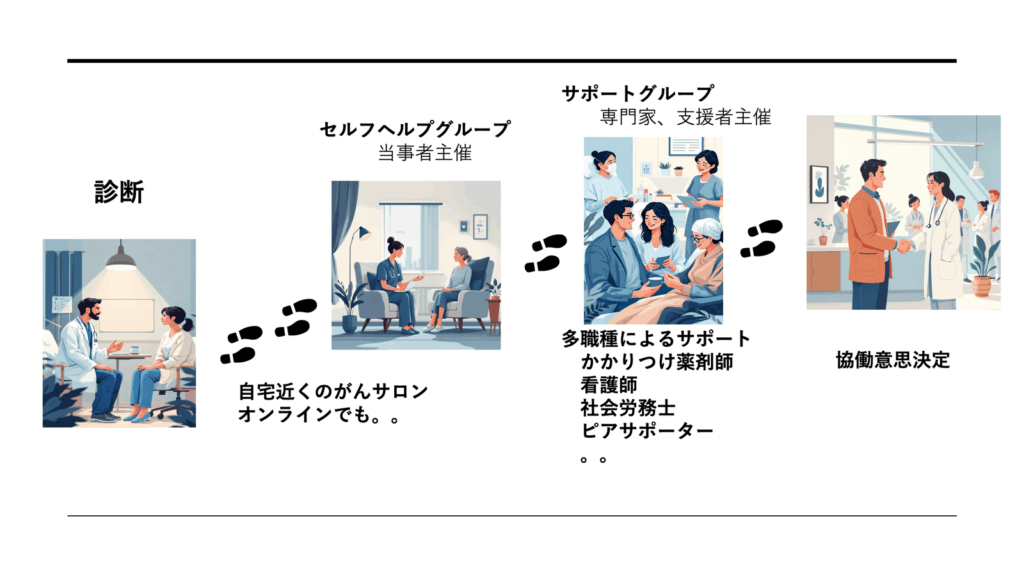
がん情報支援センターあるいは主治医との対話への橋渡しとしてがんサロンやがんカフェという場があります。そこには薬剤師、看護師、ピアサポーター、そして私をはじめ日本癌治療学会の認定を受けた医療ナビがいます。ナビは専門知識だけでなくコミュニケーションスキルも習得しており、皆さんと一緒になって歩んでいく準備ができています。ぜひ頼ってほしいと思います。
私は「Coachable moment」という言葉を大切にしています。それは、患者さんが現状を正しく理解し、これからのことも考えられる状態になるよう一緒に歩み、継続して支援していくことです。
vol.07 相談の一歩をもっと身近に
今回は、日本癌治療学会のポスターセッションで発表した内容をもとに、「もっと身近な支援の場」を皆さんと考えたいと思います。
『現状、がんセンター相談支援センターの利用率は1割に満たない』
実際のがん相談支援センターの利用割合を見てみると、2015年では7.7%、2025年の調査結果でも、9%と1割に満たないことが示されています。
相談したい先として挙げた患者さんも14.7%未満。さらに、3割弱の患者さんが「相談した先がない」と回答しており、相談そのものが十分になされていない現状がうかがえます。
一方、がん相談支援センターを訪れた患者さんからは、「医療費の心配が解消し経済面で安心感を得た」、「不安を受け止め、一緒になって考えてくれ、心の支えとなった」といった声が寄せられ、その利用者満足度は81.4%(2015年)と高いことが分かります。
『なぜ、がん相談支援センターに足を運ばないのだろうか?』
そこには「3つの壁」があると考えました。
1. 情報不足:「相談支援センターを知らなかった」人が最も多く、相談窓口の存在や利用法が分かりにくいこと。
2. 相談内容の曖昧さ:診断後の混乱の中で「何を相談すればいいかわからなかった」こと。
3. 心理的な抵抗:「人に頼ってはいけない」という思い込みや「他人に話すことへの抵抗感」。
『これらの課題に対する3つの提案』
1. 心理的ハードルの低減。 患者さんには困ったときに助けを求めても良いことを知っていただく必要があります。
2. 多職種連携によるアプローチ。 患者さんの不安や分からないことを専門スタッフがチーム全員でサポートし、正しい判断ができるよう支援します。これにより、患者さんの気持ちや生き方を医療チームで共有し、適切な治療選択を支援します。実際に、この体制でセンターへの訪問が6割になった施設もあります。
3. Shared Decision Making(SDM)の推進です。 患者さんが「自分の本当の生き方や気持ちに気づく」ことを促し、自ら医療者に生き方を言えるようにサポートします。医師と生き方について対話できた患者さんの、治療選択への関与満足度は高いことが示されています。
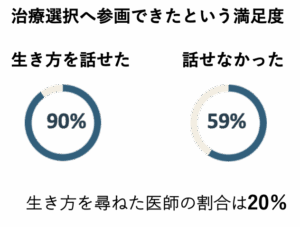
〜対話による患者さんの治療選択への満足度に関するアンケート結果から〜
患者さん自らの「声」は、自分らしく生きるための大切な羅針盤とも言えます。それを伝えることは、決してわがままなことではなく、自分自身を大切にするための第一歩であることをぜひ患者さん自身にわかってほしいのです。
『生き方を医療者に伝えることができるようにサポートしてくれる身近な場がほしい』
ある患者さんからは、
「相談って堅苦しい。何を相談していいかわからないのに相談とみると敷居がたかい。何か頼りたい!何か話をしたい!知りたいと思う場が欲しい」
そして、「また来たいなあ」と思ってもらえる場であることが大切だと。
皆さんのカフェでの経験やご意見をどうぞお聞かせください。